Por um debate sobre as diretrizes éticas para alocação de tratamento em UTI durante a pandemia
Precisamos com urgência de um amplo debate sobre a criação de diretrizes éticas para a alocação de tratamento em UTI (Unidade de Terapia Intensiva) durante a pandemia de COVID-19
…….
por Marco Azevedo, Darlei Dall’Agnol, Alcino Bonella e Marcelo de Araujo
…………….
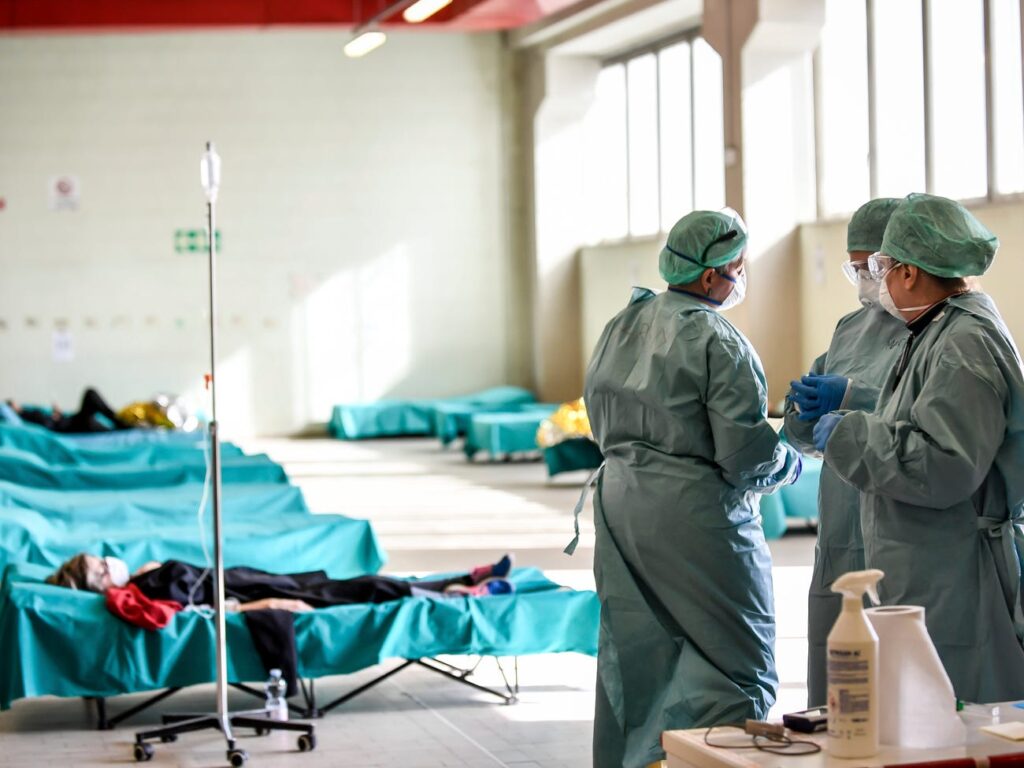
A pandemia da COVID-19 afeta a vida de praticamente todas as pessoas em nosso planeta. Para algumas, a pandemia será apenas um transtorno temporário. Para outras, porém, ela representa a morte de parentes e amigos, a perda de empregos ou falência de negócios. Os prejuízos, por enquanto, ainda são incalculáveis. A pandemia afeta também, de forma bastante dramática, o trabalho de profissionais de saúde.
Com o aumento exponencial de contaminações, o número de profissionais nos hospitais e emergências vai aos poucos se tornando insuficiente. Os leitos e equipamentos disponíveis nas UTIs vão ficando também cada vez mais escassos. Na impossibilidade de oferecer o mesmo grau de atenção e oportunidades de tratamento para todos os pacientes, profissionais de saúde se veem então diante de complicados dilemas morais. Qual critério deve ser adotado para a alocação de cuidados na UTI a partir do momento em que o sistema de saúde já não estiver mais em condição de atender a todos igualmente? A ordem de chegada? A gravidade da situação do paciente? A sua idade? Salvar o maior número de vidas possível? Sorteio? Essas são questões morais importantes e é de problemas como esses que se ocupa a ética ou filosofia moral.
O CFM (Conselho Federal de Medicina) tem um documento que estabelece diretrizes para a admissão e alta de pacientes em UTIs – a Resolução 2.156/2016. Esse documento estipula cinco tipos de prioridades. A prioridade número 1 é para pacientes “que necessitam de intervenções de suporte à vida, com alta probabilidade de recuperação e sem nenhuma limitação de suporte terapêutico”. Esta classificação é adequada para as situações de emergência no dia a dia dos hospitais e prontos-socorros. Mas durante uma pandemia ela pode se tornar insuficiente, pois em pouco tempo muitas pessoas podem ser classificadas como “prioridade 1”, sem que haja leitos para todas elas. É preciso então que haja um critério justo de desempate.
Em várias partes do mundo, profissionais da área médica, filósofos e filósofas, comitês de ética e instituições diversas vêm propondo diretrizes para uma alocação eticamente aceitável de recursos escassos entre pessoas diagnosticadas com COVID-19. No Brasil, por exemplo, a AMIB (Associação de Medicina Intensiva Brasileira) publicou em 27 de março de 2020 um documento intitulado “Princípios de Triagem em Situações de Catástrofes e as Particularidades da Pandemia COVID-19”. Mais tarde, em 12 de abril, a AMIB publicou um documento ainda mais completo intitulado “Recomendações da Associação de Medicina Intensiva Brasileira para a Abordagem do COVID-19 em Medicina Intensiva”.
Consideramos, no entanto, que seria importante engajar a sociedade num debate mais amplo para a estipulação de diretrizes claras para uma distribuição eticamente bem informada de recursos médicos escassos durante a pandemia. Essas diretrizes precisam preencher alguns critérios. Em primeiro lugar, deve ficar claro que a proposta se aplica à situação excepcional pela qual estamos passando, e não à rotina normal de hospitais e prontos-socorros. Cabe aos órgãos competentes do governo declarar quando começa e quando termina esse período de excepcionalidade. Em segundo lugar, as diretrizes devem ser aplicadas de modo igual em todos os locais da União em que vigorar a excepcionalidade da situação. Em terceiro lugar, as diretrizes devem ser aplicadas igualmente a todos pacientes que precisam dos recursos escassos das UTIs, e não apenas aos pacientes diagnosticados com COVID-19. Durante a situação de excepcionalidade, os recursos escassos são necessários para salvar a vida das pessoas que precisam, por exemplo, de ventiladores mecânicos. Mas o simples fato de ter COVID-19, por si só, não confere a nenhum paciente nem mais nem menos prioridade sobre os demais pacientes.
Ainda assim, é inevitável que prioridades sejam estabelecidas. Daí a situação dramática que muitos profissionais de saúde terão de enfrentar no Brasil, tal como já vem ocorrendo, por exemplo, na Itália, Espanha, e Estados Unidos: profissionais de saúde terão de decidir, nas situações mais extremas, quem viverá e quem morrerá. Daí também a importância de um amplo debate público sobre os critérios que deverão ser adotados. Quaisquer que sejam os critérios, é fundamental que eles sejam aplicados de forma imparcial a todos os pacientes.
Durante a situação de excepcionalidade, as diretrizes devem ter como principal objetivo maximizar o salvamento de vidas individuais, de forma equitativa, por meio de uma utilização eficaz dos recursos imediatamente disponíveis. A proposta é “equitativa” porque todas as demandas serão igualmente consideradas. Ninguém será deixado de fora sem que a sua demanda seja comparada à demanda de outras pessoas que também precisam dos recursos das UTIs. Mas a natureza da situação colocada pela pandemia é tal que os recursos não poderão ser distribuídos igualmente entre todas as pessoas que necessitam de tratamento. Por essa razão, uma equipe de triagem terá de tomar a decisão sobre quem será admitido para tratamento na UTI, e quem não será admitido. Essa não é uma decisão fácil para as equipes de triagem. Deve ser inclusive do interesse dos profissionais de saúde que essa decisão, em última instância, possa ser compartilhada com a sociedade como um todo. O estabelecimento de diretrizes amplamente debatidas retira dos profissionais de saúde uma parte do peso dessas difíceis escolhas morais.
………..
…………..
As diretrizes devem conferir prioridade, em primeiro lugar, aos pacientes com maior probabilidade de recuperação. Nem a ordem de chegada nem a gravidade do estado do paciente serão consideradas relevantes para a equipe de triagem. A razão para adoção desse critério é simples: pacientes com maior chance de recuperação tendem a passar menos tempo na UTI. Consequentemente, um número maior de pacientes é beneficiado com a adoção desse critério.
Mas como seria possível decidir de modo objetivo quais pacientes têm mais probabilidade de recuperação? A comunidade médica já dispõe, para isso, de critérios como, por exemplo, o SOFA (Sequential Organ Failure Assessment Score), mSOFA, e APACHE II. Enquanto vigorar o período de excepcionalidade um critério que possa ser aplicado rapidamente talvez seja preferível. O qSOFA (ou quick SOFA) seria aqui uma opção. Pacientes eventualmente mais graves, mas com pior prognóstico de recuperação, terão, portanto, um nível de prioridade menor do que o de pacientes menos graves, mas com melhor prognóstico de recuperação.
Ainda assim, em função da excepcionalidade da situação, é possível que muitas pessoas tenham o mesmo prognóstico de recuperação, sem que haja recursos médicos disponíveis para todas elas. O que fazer nesses casos? Acreditamos que, nessas circunstâncias, profissionais de saúde, que adoeceram em consequência da exposição ao novo corona vírus, devam ter prioridade. Trata-se aqui, evidentemente, de uma prioridade concedida por razões meramente instrumentais: profissionais de saúde são necessários para a triagem de pacientes e para o tratamento das pessoas internadas.
Se ainda assim não for possível decidir quem será admitido para o tratamento na UTI, a ideia de “ciclos de vida” pode ser aqui evocada. Teriam prioridade, nesse caso, pessoas com até 40 anos de idade; em seguida, pessoas entre 41 e 75 anos; e num terceiro grupo estariam as pessoas com mais de 75 anos de idade. A ideia aqui é permitir que todas as pessoas tenham a oportunidade de passar por todos os ciclos que caracterizam uma vida humana com sentido, ao longo da qual passamos da infância para a adolescência, da adolescência à idade adulta e da idade adulta à senioridade. A pessoa mais idosa tem uma vida tão valiosa quanto a de uma pessoa jovem. Mas numa situação de excepcionalidade, quando outros critérios não forem mais suficientes para a equipe de triagem, a pessoa mais jovem terá prioridade para que ela também tenha a oportunidade de chegar à senioridade um dia. Contudo, se ainda assim for impossível decidir quem terá acesso aos recursos da UTI, dada a quantidade de pessoas precisando de tratamento, restará como última opção a possibilidade de um sorteio.
Seria desejável que os membros da equipe de triagem sejam diferentes dos membros que aturarão na UTI. Mas se o número de profissionais de saúde se tornar muito escasso, talvez essa exigência não possa ser atendida. É razoável que pacientes e familiares possam contestar as decisões tomadas pela equipe de triagem. Por outro lado, em situações de excepcionalidade, a existência de uma instância de recursos, por mais justa que seja, pode demandar tempo e esforços que poderiam ser aplicados de modo mais eficaz no salvamento de vidas.
Profissionais de saúde, com certeza, estarão sob enorme stress durante a pandemia. Mas ninguém poderá se concentrar na tarefa de salvar vidas, se tiver de trabalhar sob a sombra de eventuais processos judiciais, movidos por pacientes ou familiares. É por essa razão que seria também desejável o estabelecimento de proteção legal adequada para os profissionais de saúde em períodos de excepcionalidade. Com isso, evita-se o processo de judicialização da saúde em meio à pandemia.
O mais importante durante a crise que teremos pela frente é garantir o salvamento do maior número possível de vidas, com base em critérios eticamente aceitáveis e que tenham sido amplamente debatidos pela sociedade como um todo. Nosso objetivo aqui não foi estipular de modo definitivo esses critérios, mas o de iniciar um debate.
………..

…………

………….
………..
Marco Azevedo é Professor de Ética (Unisinos) e Médico Emergencista (Hospital de Pronto Socorro/Porto Alegre).
Darlei Dall’Agnol é Professor Titular de Ética (UFSC) e Pesquisador do CNPq.
Alcino Bonella é Professor Titular de Ética (UFU) e Pesquisador do CNPq.
Marcelo de Araujo é Professor de Ética (UERJ) e Filosofia do Direito (UFRJ), e pesquisador do CNPq e da FAPERJ.
……….
Os autores são professores de filosofia com diversas publicações na área de ética, filosofia política, direito humanos, e bioética. Todos realizaram, em períodos diversos, estágios de pesquisa em bioética na Universidade de Oxford, no Reino Unido, com recursos da CAPES.